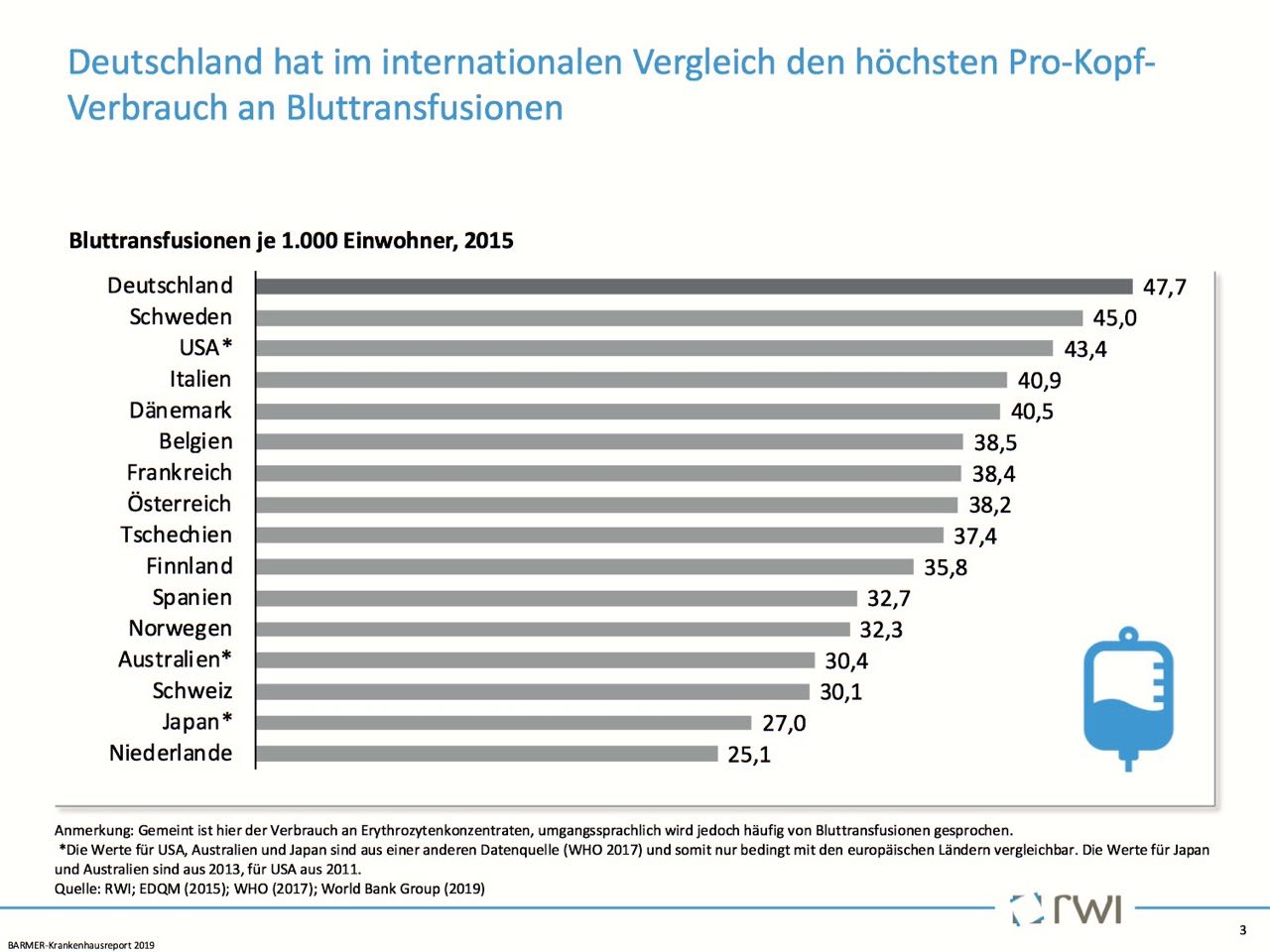
 Deutschland benötigt so viel Spenderblut pro Kopf wie kein anderes Land. Allein im Jahr 2017 wurden hierzulande mehr als 3,2 Millionen Blutkonserven eingesetzt. Deutsche Krankenhäuser könnten jedoch rund eine Million Blutkonserven pro Jahr einsparen. Die Voraussetzung dafür ist, Patienten wie beispielsweise in den Niederlanden konsequent mit einem speziellen Behandlungskonzept zur Stärkung der körpereigenen Blutreserven, dem „Patient Blood Management“ (PBM), auf planbare Operationen vorzubereiten. Zu diesem Schluss kommt der BARMER-Krankenhausreport 2019. „Im Sinne der Patientensicherheit sollten Bluttransfusionen so sparsam wie möglich eingesetzt und das Patient Blood Management bundesweit konsequent umgesetzt werden. Damit werden Patienten auf Operationen besser vorbereitet, unnötige Blutverluste reduziert und Transfusionen samt ihren Risiken seltener“, sagte der Vorstandsvorsitzende der BARMER, Prof. Dr. Christoph Straub.
Deutschland benötigt so viel Spenderblut pro Kopf wie kein anderes Land. Allein im Jahr 2017 wurden hierzulande mehr als 3,2 Millionen Blutkonserven eingesetzt. Deutsche Krankenhäuser könnten jedoch rund eine Million Blutkonserven pro Jahr einsparen. Die Voraussetzung dafür ist, Patienten wie beispielsweise in den Niederlanden konsequent mit einem speziellen Behandlungskonzept zur Stärkung der körpereigenen Blutreserven, dem „Patient Blood Management“ (PBM), auf planbare Operationen vorzubereiten. Zu diesem Schluss kommt der BARMER-Krankenhausreport 2019. „Im Sinne der Patientensicherheit sollten Bluttransfusionen so sparsam wie möglich eingesetzt und das Patient Blood Management bundesweit konsequent umgesetzt werden. Damit werden Patienten auf Operationen besser vorbereitet, unnötige Blutverluste reduziert und Transfusionen samt ihren Risiken seltener“, sagte der Vorstandsvorsitzende der BARMER, Prof. Dr. Christoph Straub.
Helfen kann Patient Blood Management vor allem den Millionen Menschen mit Blutarmut in Deutschland, die einen planbaren operativen Eingriff vor sich haben. Dadurch sollen die Risiken und Nebenwirkungen einer Transfusion vermieden werden. PBM fußt im Wesentlichen auf drei Säulen. Neben der Behandlung von Anämie-Patienten vor einem planbaren Eingriff wird der Blutverlust während eines Klinikaufenthaltes insgesamt reduziert.
Dazu wird dem Patienten zum Beispiel zu diagnostischen Zwecken so wenig Blut wie möglich abgenommen. Transfusionen kommen erst bei dringendem Bedarf zum Einsatz. „Andere Staaten wie etwa die Niederlande sind viel weiter bei der Umsetzung des Patient Blood Managements. Es ist Zeit, dass Deutschland nachzieht, weil PBM ein zentraler Schritt für mehr Patientensicherheit ist. Hierzulande nutzen bisher aber nur wenige Kliniken aktiv das PBM“, sagte Prof. Dr. Boris Augurzky, Autor des Krankenhausreports und Leiter des Kompetenzbereichs „Gesundheit“ am RWI – Leibniz-Institut für Wirtschaftsforschung in Essen. Rund 40 Krankenhäuser seien offiziell Mitglied im „Deutschen PBM-Netzwerk“.
Weniger Transfusionen und geringere Sterblichkeit bei Operationen
 Um die Effekte des Patient Blood Managements näher zu beleuchten, vergleicht die aktuelle Analyse der BARMER Patienten mit und ohne Anämie in acht ausgewählten Behandlungen oder Eingriffen über die Jahre 2005 bis 2016 miteinander. Demnach bekämen Anämie-Patienten häufiger Bluttransfusionen verabreicht als Personen ohne Blutarmut. So erhielten rund 67 Prozent der Anämie-Betroffenen bei einer Herzkranzgefäß-Operation eine Bluttransfusion, während es bei den Patienten ohne Anämie nur 49 Prozent waren.
Um die Effekte des Patient Blood Managements näher zu beleuchten, vergleicht die aktuelle Analyse der BARMER Patienten mit und ohne Anämie in acht ausgewählten Behandlungen oder Eingriffen über die Jahre 2005 bis 2016 miteinander. Demnach bekämen Anämie-Patienten häufiger Bluttransfusionen verabreicht als Personen ohne Blutarmut. So erhielten rund 67 Prozent der Anämie-Betroffenen bei einer Herzkranzgefäß-Operation eine Bluttransfusion, während es bei den Patienten ohne Anämie nur 49 Prozent waren.
Bei Darmkrebsoperationen lag das entsprechende Verhältnis bei 41 zu 27 Prozent. „Planbare Operationen sollten möglichst nur noch nach einer Behandlung der Blutarmut erfolgen. Denn unbehandelt weisen die Betroffenen nicht nur schlechtere Behandlungsergebnisse auf, auch die Sterblichkeitsrate ist bei bestimmten Eingriffen höher“, so Straub mit Blick auf die Ergebnisse des Krankenhausreports. So liege die Sterblichkeitsrate bei Anämie-Patienten mit einer Herzkranzgefäß-Operation unmittelbar nach dem Eingriff bei rund vier Prozent. Die entsprechende Rate ohne Anämie betrage nur zwei Prozent.
Deutliche regionale Unterschiede bei Transfusionsquoten
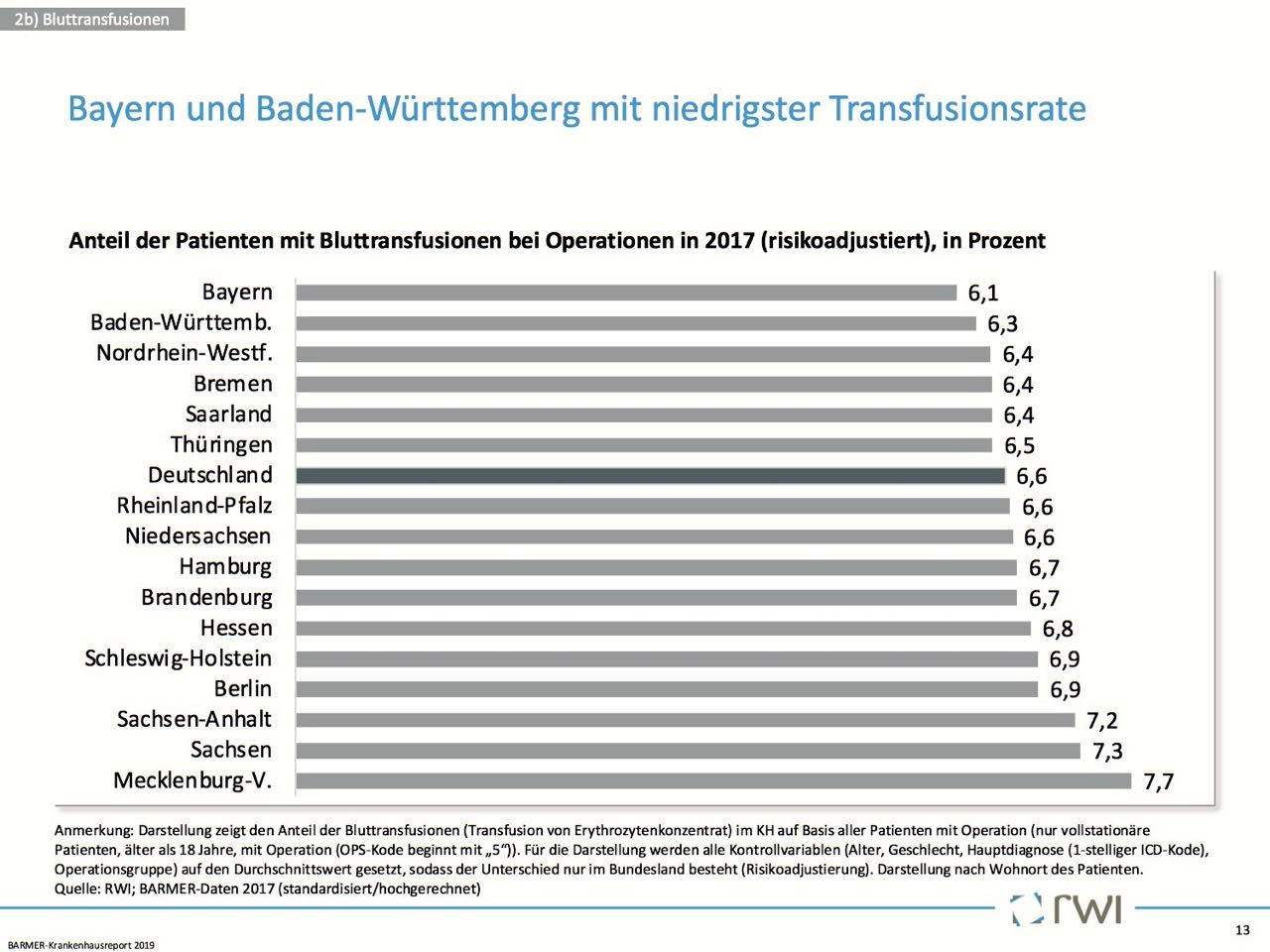
Den Reportergebnissen zufolge gibt es zudem deutliche regionale Unterschiede bei den Transfusionsraten. In Bayern und Baden-Württemberg erhielten zum Beispiel nur 6,1 beziehungsweise 6,3 Prozent der Patienten bei einer Operation Bluttransfusionen. In anderen Bundesländern wie Mecklenburg-Vorpommern wurden knapp acht Prozent erreicht. „Über die Gründe dieser regionalen Unterschiede lässt sich nur spekulieren. Womöglich werden jeweils unterschiedlich stark blutsparende Operationstechniken eingesetzt. Ein Grund könnten auch verschiedene Grenzwerte sein, die bestimmen, ab welchem Blutverlust eine Blutkonserve bereits transfundiert wird“, betonte Augurzky. Insgesamt zeige sich aber ein positiver Trend, denn seit dem Jahr 2009 sei in allen Bundesländern ein Rückgang bei Bluttransfusionen zu verzeichnen. Ein Beispiel dafür ist laut dem Krankenhausreport Mecklenburg-Vorpommern. Hier betrug die Transfusionsrate vor zehn Jahren noch zehn Prozent.
Weitere Daten aus dem BARMER-Krankenhausreport 2019
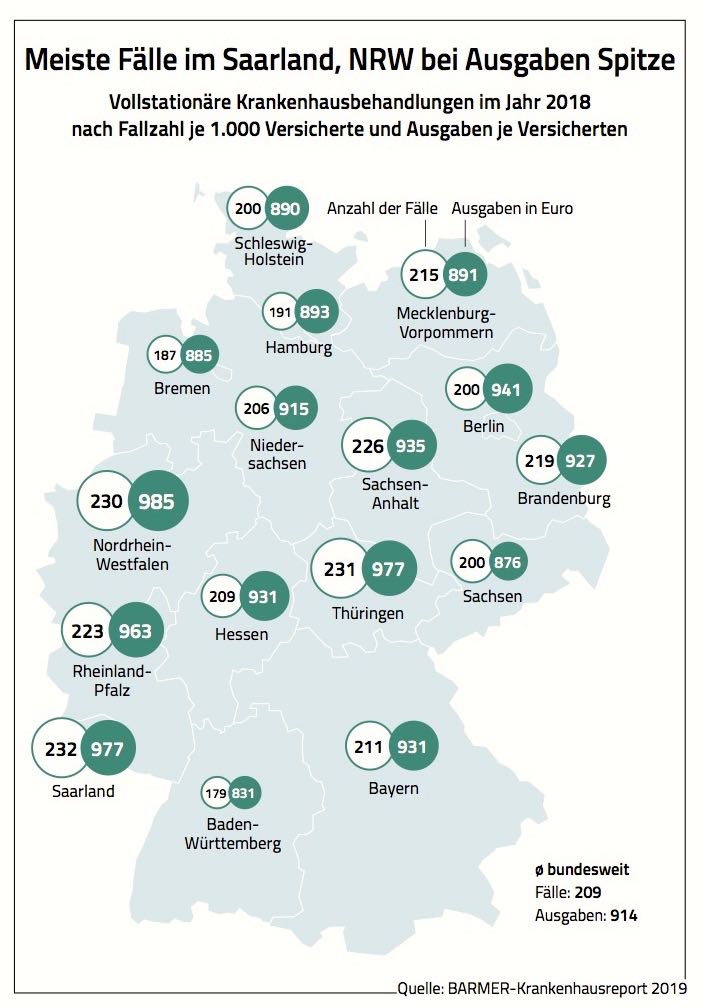
Krankenhausfälle: In den Jahren von 2006 bis 2014 stieg die Zahl der Krankenhausfälle von 188 auf 217 je 1.000 Versicherte an, was einem Anstieg von 15,7 Prozent beziehungsweise jährlich durchschnittlich 1,8 Prozent entsprach. Seitdem blieb die Zahl der Fälle relativ konstant, wobei seit dem Jahr 2016 ein leichter Rückgang zu verzeichnen war. Im Jahr 2018 gab es 214 Krankenhausfälle je 1.000 Versicherte. Unterteilt nach Somatik und psychischen Erkrankungen zeigt sich ein nahezu gleiches Bild. In der Somatik nahm die Zahl der Fälle von 175 im Jahr 2006 auf 199 im Jahr 2018 je 1.000 Versicherte zu, während sie bei psychischen Erkrankungen im gleichen Zeitraum von 13 auf 15 je 1.000 Versicherte anstieg (im Report Seite 28).
Alter und Geschlecht: Die Zahl vollstationärer Fälle je 1.000 Versicherte im Jahr 2018 zeigt wesentliche Unterschiede zwischen den Geschlechtern bei der Somatik. Frauen weisen in den Altersgruppen zwischen 15 und 44 Jahren deutlich mehr Fälle auf. Dieses Verhältnis verschiebt sich merklich ab 50 Jahren. Männer liegen dann öfter im Krankenhaus als Frauen. Zudem wird deutlich, dass ältere Menschen, insbesondere ab 70 Jahren, die meisten vollstationären Fälle ausmachen. In den Altersgruppen von 20 bis 69 Jahren weisen Männer etwas häufiger Krankenhausaufenthalte mit psychischen Störungen auf als Frauen. Im Ganzen sind die Unterschiede relativ gering. Insgesamt wurden Männer im Jahr 2018 mit 186 somatischen Behandlungsfällen je 1.000 Versicherte seltener vollstationär behandelt als Frauen (202 Fälle), ein Unterschied von 8,5 Prozent (Seite 31).
Versorgung nach Diagnosen: Der Report informiert über Trends der sechs häufigsten ICD-10-Kapitel in den Jahren von 2006 bis 2018. Die höchste Anzahl an Krankenhaustagen je 1.000 Versicherte weist über die Jahre das ICD-10-Kapitel „Psychische und Verhaltensstörungen“ auf. Dabei ist ein Anstieg von 284 (im Jahr 2006) auf 358 Krankenhaustage je 1.000 Versicherte (2018) zu beobachten (+26,0 Prozent). Eine große Rolle bei der Anzahl der Krankenhaustage spielten die „Krankheiten des Kreislaufsystems“, die jedoch weitgehend auf dem Niveau von rund 240 Krankenhaustagen je 1.000 Versicherte verharren. Rückgänge in den Krankenhaustagen verzeichnen dagegen die ICD-10-Kapitel „Neubildungen“ (-13,4 Prozent) und „Krankheiten des Verdauungssystems“ (-14,6 Prozent, im Report Seite 37).











Neueste Kommentare